¿Quiénes tienen acceso a la tecnología para la diabetes y quiénes no?
Escrito por: Dalila Brent
4 minutos de lectura
mayo 12, 2026
El acceso suele presentarse como algo positivo: cuanta más gente lo tenga, mejor. Pero cuando se trata de tecnología para la diabetes, esa idea se ha vuelto más compleja. Dispositivos como Los sistemas de monitoreo continuo de glucosa (MCG) son cada vez más utilizados por personas sin diabetes, a menudo, por razones que no son vitales. Al mismo tiempo, a muchas personas con diabetes se les sigue negando el acceso a las herramientas que necesitan para sobrevivir. Entonces, ¿quién las recibe y quién no? La realidad del acceso a la tecnología para la diabetes es más compleja de lo que parece.
Hablando técnicamente
Es probable que ya sepas lo esencial que puede ser la tecnología para la diabetes, pero en caso de que seas nuevo aquí, aquí tienes una breve introducción. Las herramientas más comunes incluyen monitores continuos de glucosa (MCG), bombas de insulina y sistemas automatizados de administración de insulina (AID). Junto con estos, hay aplicaciones (e incluso juegos ) diseñados para apoyar el manejo diario.
La tecnología para la diabetes ha avanzado mucho y se ha convertido en un estándar de atención médica, no en un lujo. Sin embargo, no todos tienen acceso a la información necesaria para tomar decisiones informadas sobre qué herramientas son las más adecuadas para ellos.
¿Acceso denegado?
Las personas de bajos ingresos, aquellas con seguro público o sin seguro médico, y las que viven en ciertas regiones geográficas tienen muchas menos probabilidades de que se les receten o utilicen dispositivos como monitores continuos de glucosa (MCG) y bombas de insulina. Las disparidades persisten también según la raza y el origen étnico. En los entornos sanitarios, tanto los prejuicios conscientes como los inconscientes pueden influir en quién se considera un «buen candidato» para la tecnología de la diabetes, a menudo mediante suposiciones sobre la adherencia al tratamiento, el coste o la capacidad de la persona para manejar los dispositivos.
El sesgo consciente implica creencias de las que el profesional sanitario es consciente, mientras que el sesgo inconsciente actúa de forma más sutil, guiando decisiones sin darse cuenta, a menudo basadas en estereotipos o experiencias pasadas. En la atención a la diabetes, esto puede afectar a quién se le ofrecen herramientas, formación o tecnología avanzada. Los profesionales sanitarios podrían asumir que un paciente no será «adherente», que no podrá permitirse los dispositivos o que no podrá manejar algo como un monitor continuo de glucosa o una bomba de insulina, especialmente en el caso de personas de comunidades marginadas. Incluso cuando no son intencionadas, estas suposiciones pueden limitar el acceso a una atención que puede cambiar la vida y reforzar las desigualdades existentes.
Barreras para una mejor atención
Además, barreras como las restricciones de los seguros y la escasa formación de los proveedores influyen en las limitaciones de acceso. El resultado: muchas personas no obtienen las herramientas que más podrían ayudarlas. Un ejemplo es Kalex Willzy, un creador de contenido del Reino Unido que vive con diabetes tipo 1. No sabía que podía usar o incluso solicitar un monitor continuo de glucosa (MCG). Hasta hace poco, a pesar de haber sido diagnosticado hace una década. «Pensaba que si realmente necesitaba algo, los médicos me lo dirían», explicó. «Entonces alguien en internet me dijo: «¿Por qué no tienes uno? Tienes derecho a él». En mi siguiente cita lo pedí, y la enfermera literalmente salió de la habitación y regresó con uno. Sin más explicaciones».
La brecha es ruidosa
Una encuesta reciente en un estudio sobre el uso de tecnología digital, realizado con adultos con diabetes tipo 1 y tipo 2 en la clínica de diabetes del Hospital Grady Memorial en Atlanta, Georgia, pone de manifiesto una importante brecha en el acceso. Entre quienes nunca habían usado un monitor continuo de glucosa (MCG) (44%), la razón más común no fue el costo ni la preferencia, sino simplemente que nunca se les había ofrecido uno (64%). Otros encuestados señalaron el costo como una barrera (12%).
La ADA (Asociación Americana de Diabetes) también subraya lo sistémicas que son estas deficiencias:
- Si recibes Medicaid, es mucho menos probable que obtengas un monitor continuo de glucosa (MCG), especialmente si eres una persona de color.
- El acceso al monitoreo continuo de glucosa es menor en el sureste, donde los índices de pobreza son más altos y la mortalidad por diabetes supera el 20%.
- Los adultos mayores con diabetes tienen menos probabilidades de que se les receten monitores continuos de glucosa (MCG) que a las personas más jóvenes.
¿Qué necesita cambiar?
Cuando la tecnología para la diabetes no está disponible para todos por igual, el impacto se hace evidente rápidamente; no solo en los datos, sino también en la vida real. La falta de acceso puede significar más complicaciones, más visitas a urgencias y mayores costos a largo plazo. También puede añadir una carga mental, lo que lleva a agotamiento y sensación de haber sido abandonado.
¿La buena noticia? El impulso está creciendo y la presión por una atención más equitativa se está haciendo cada vez más fuerte. Pero, ¿qué puedes hacer ahora mismo? Empieza por defender tus propios derechos. Aprende qué decir cuando un proveedor te dice «no» y cómo expresarse en la farmacia Si encuentras obstáculos para conseguir insulina o insumos, pequeños gestos de defensa pueden generar un cambio real.
¿Quieres profundizar en la equidad en salud en la atención de la diabetes? Explora el programa Beyond Barriers y el directorio de recursos para encontrar organizaciones que apoyan a las comunidades desfavorecidas.
Recursos relacionados

Los monitores continuos de glucosa (MCG), las bombas de insulina y los sistemas automatizados de...
Leer más’
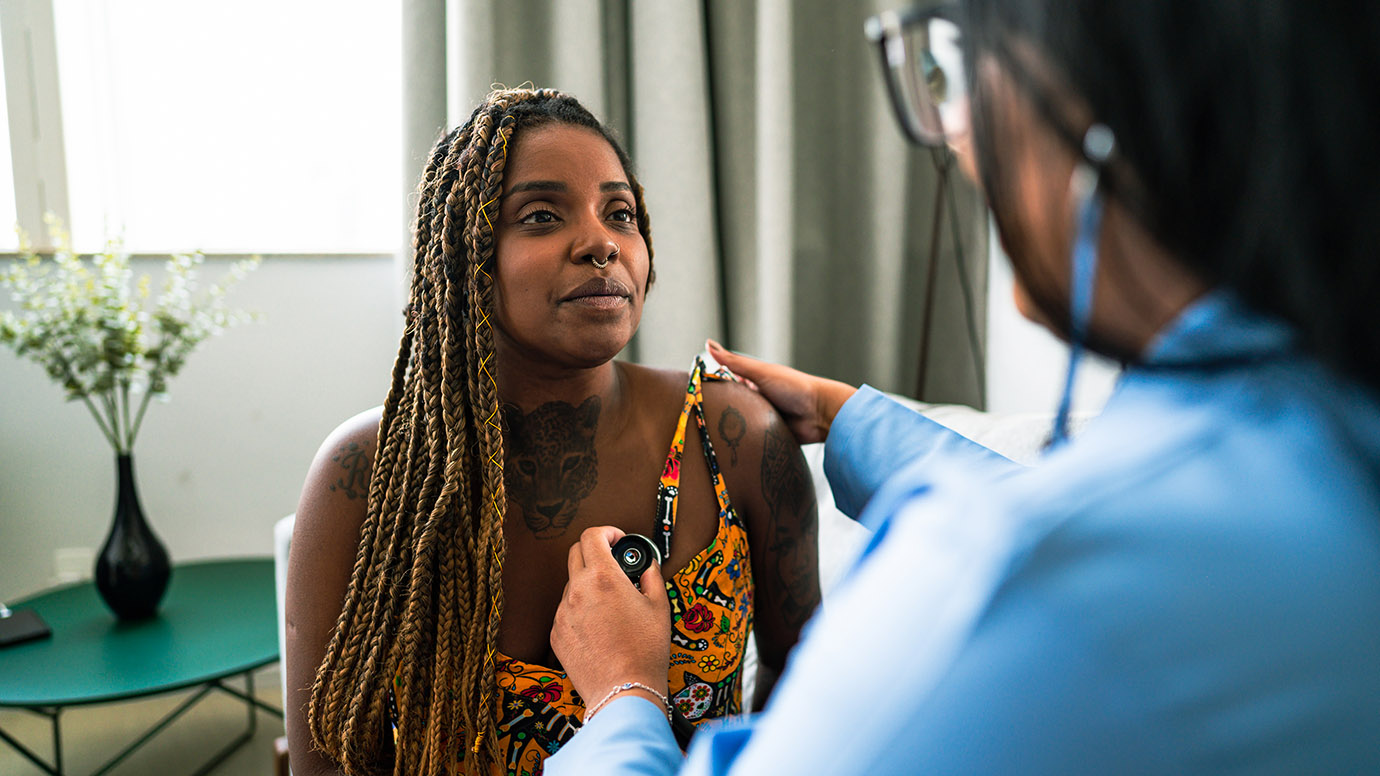
Si alguna vez has salido de una cita médica para la diabetes más confundido de...
Leer más’

Para muchas personas que viven con diabetes, la tecnología ha cambiado sus vidas. Las bombas...
Leer más’


